16.12.2020
Согласно проекту бюджета на 2020 год, на финансирование здравоохранения планировалось направить 996 млрд рублей. По данным ФФОМС, на оказание высокотехнологичной медицинской помощи по разделу II (ВМП-II) в 2020 году государство планировало потратить 103,1 млрд рублей, что на 2,8% больше чем в 2019 году.
Однако, пандемия COVID-19 привела к изменению объемов оказания плановой медицинской помощи и перепрофилированию части медицинских учреждений под прием пациентов с коронавирусом.
В апреле 2020 года распоряжением Правительства был утвержден список медицинских организаций, которые были перепрофилированы для оказания помощи пациентам с COVID-19 на территории Москвы. В него вошли 29 федеральных медицинских учреждений, среди которых центры Минздрава и ФМБА, университетские клиники, больницы РЖД, РАН, МВД и Минтруда РФ с общим коечным фондом до 10,3 тысячи мест.
Затем распоряжением от 24 апреля 2020 года №1131-р был утвержден список перепрофилируемых медорганизаций в регионах. В него попало 51 медучреждение (подведомственные Минздраву, ФМБА, Минобороны).
Руководители перепрофилированных федеральных медицинских организаций были вынуждены распоряжаться коечным фондом по обстоятельствам. Всех иногородних пациентов отправляли лечится по месту жительства.
Если в учреждении была возможность выделить под COVID‑19 обособленный корпус – выделяли его, если же его не было – учреждения полностью закрывались для плановых госпитализаций и амбулаторного приема.
Кроме того, некоторые учреждения закрывались на карантин.
Весной некоторые федеральные медицинские центры, имеющие квоты на оказание ВМП, надеялись, что смогут выполнить выделенный объем госзадания до конца года. Однако, ухудшение эпидемиологической обстановки в осенний период еще больше осложнило ситуацию.
Часть учреждений снова перепрофилировали для оказания помощи пациентам с коронавирусом. Многие пациенты приняли решение о переносе плановой госпитализации на более поздний срок.
Кроме того, из-за противоэпидемических мер была увеличена площадь на одного пациента, что привело к снижению оборота каждой койки.
Выступая на Всероссийской конференции «Медицина и качество – 2020» в начале декабря 2020 года, заместитель министра здравоохранения РФ Евгений Камкин рассказал, что объем оказания высокотехнологичной медицинской помощи за первые десять месяцев 2020 года снизился в среднем на 10% по сравнению с аналогичным периодом 2019 года.
В случае ВМП, включенной в базовую программу ОМС, снижение составило 11,1% (с 585,15 до 520,24 тысячи случаев), по перечню ВМП-II – 10,2% (с 420,45 до 377,44 тысячи случаев).
2. Дополнительное финансирование системы здравоохранения в связи с пандемией COVID-19
Весной 2020 года, на фоне распространения коронавирусной инфекции на территории Российской Федерации, органами государственной власти предпринимались активные меры по обеспечению системы здравоохранения всеми необходимыми средствами для ее лечения и профилактики.
На начало мая совокупные государственные расходы на нужды здравоохранения, возникшие в связи с пандемией, оценивались в 150 млрд рублей.
Кроме того, в конце апреля из резервного фонда было выделено 5 млрд рублей на осуществление закупок теплотелевизионных регистраторов, бесконтактных термометров и установок обеззараживания воздуха для федеральных органов исполнительной власти, их территориальных подразделений, а также учреждений, находящихся в ведении федеральных органов исполнительной власти и органов исполнительной власти субъектов РФ.
В мае Минздравом России было подготовлено постановление о внесении изменений в программу модернизации первичного звена здравоохранения. Срок реализации некоторых пунктов программы был перенесен с июля-сентября 2020 года на январь 2021 года.
Так на 1 января 2021 года сдвинулось: начало нового строительства и капремонта медицинских организаций Минздрава и ФМБА (в том числе в закрытых административно-территориальных образованиях), развитие транспортной инфраструктуры и оснащение клиник автомобильным транспортом, дооснащение медорганизаций необходимым оборудованием.
Часть средств, которые планировалось потратить на этот проект (50 млрд рублей) Минфин ранее направил на борьбу с COVID-19.
В конце июня Минпромторг РФ анонсировал закупку федерального резерва средств индивидуальной защиты на сумму более 15 млрд рублей. В резерв вошли защитные маски, костюмы, респираторы, очки, перчатки и антисептики.
В августе региональным медучреждениям из резервного фонда было дополнительно выделено 47,5 млрд рублей на компенсацию расходов по лечению и тестированию больных с коронавирусной инфекцией.
На фоне ухудшение эпидемиологической обстановки в осенний период, Владимир Путин поручил выделить регионам еще 10 млрд рублей на закупку средств индивидуальной защиты, тест-систем для диагностики COVID-19 и улучшения материально-технической базы медучреждений.
В середине октября Правительство РФ выделило Минздраву РФ из резервного фонда 2,968 млрд рублей на предоставление субсидии Национальному медико-хирургическому центру им. Н.И. Пирогова на приобретение медицинских изделий, лекарственных препаратов, полевых многопрофильных госпиталей и их оснащение, а также на закупку санитарного и специализированного автотранспорта и другого оборудования.
26 ноября на заседании Правительства премьер-министр РФ Михаил Мишустин сообщил, что в целях борьбы с распространением коронавирусной инфекции в регионах, будет выделено около 1,46 млрд рублей до конца 2020 года на закупку 2 180 автомобилей скорой помощи.
По предложению президента Владимира Путина эти средства направят по программе модернизации первичного звена здравоохранения. Закупки планировались на январь 2021 года, но в сложившейся ситуации было принято решение осуществить поставки до конца 2020 года.
Выступая на Всероссийской конференции «Медицина и качество – 2020» в начале декабря 2020 года, председатель Федерального фонда ОМС Елена Чернякова рассказала, что марте – октябре 2020 года по программе госгарантий медицинским учреждениям было перечислено 143,5 млрд рублей на стационарное лечение пациентов с COVID-19 и тестирование на наличие инфекции.
Наибольшими расходы медучреждений оказались в октябре и составили 38,3 млрд рублей, меньше было потрачено в сентябре – 18,8 млрд рублей и в августе – 16,9 млрд рублей. В июле было перечислено 22,1 млрд рублей, в июне – 23,7 млрд рублей, в мае – 19,1 млрд рублей. Наименьшие суммы были зафиксированы в марте (0,1 млрд рублей) и апреле (4,5 млрд рублей).
В ноябре, на встрече с депутатами Госдумы, вице-премьер РФ Татьяна Голикова сообщила, что с начала пандемии на борьбу с COVID-19 из резервного фонда Правительства РФ было потрачено 510 млрд рублей. Из них 183,6 млрд рублей были направлены на выплаты медицинским работникам.
В траты из резервного фонда включено возведение госпиталей и переоснащение коечного фонда для больных с COVID-19. Всего на 10 ноября, по словам Татьяны Голиковой, развернуто более 253,4 тысячи профильных коек, из них более 138 тысяч оснащены подачей кислорода и более 30 тысяч коек – аппаратами ИВЛ.
3. Финансирование новых производств медицинских изделий
Как рассказала заместитель директора Фонда развития промышленности Анна Бринева, в рамках сессии INNOPROM ONLINE «Новая реальность медицинской промышленности 2020: успехи VS трудности», по состоянию на 1 октября 2020 года по программе «Противодействие эпидемическим заболеваниям» 96 предприятиям было выдано 27,842 млрд рублей в виде льготных займов. Размер займа составлял от 50 до 500 млн рублей под 1% годовых сроком до двух лет, в первый год заемщик освобождается от уплаты основного долга.
Наибольший объем займов был выделен на проекты по производству лекарственных препаратов — 9,688 млрд рублей. Объем займов на производство средств индивидуальной защиты составил 7,412 млрд рублей, а на выпуск медоборудования – 5,223 млрд рублей.
По словам заместителя директора Фонда развития промышленности Анны Бриневой, по профилю СИЗ наибольшее количество займов было выдано на организацию производства медицинских масок (2,623 млрд рублей), защитных костюмов (1,652 млрд рублей), респираторов (759 млн рублей) и очков (542 млн рублей). Среди медицинского оборудования лидерами оказались аппараты искусственной вентиляции легких (2,1 млрд рублей) и комплектующие к ним (1,19 млрд рублей), рециркуляторы (913 млн рублей), рентгеновские комплексы (650 млн рублей) и инфузионные насосы (250 млн рублей).
4. Запланированные расходы на здравоохранение в 2021-2023 гг
В сентябре 2020 года Правительство РФ одобрило проект федерального бюджета на 2021 год и на плановый период 2022–2023 годов.
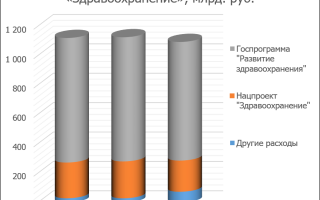
Согласно пояснительной записке к законопроекту, расходы на национальный проект «Здравоохранение» в обозначенный период запланированы на уровне 706 млрд рублей, на государственную программу «Развитие здравоохранения» – 2,5 трлн рублей. В целом на бюджетный раздел «Здравоохранение» предусмотрено более 3,3 трлн рублей.
Бюджетные ассигнования по разделу «Здравоохранение» в 2021 году составят 1,118 трлн рублей, в 2022 году – 1,123 трлн рублей, в 2023 году – 1,091 трлн рублей.
Финансирование нацпроекта «Здравоохранение» на будущие три года запланировано на уровне 706 млрд рублей: в 2021 году – 243,2 млрд рублей, в 2022 году – более 251 млрд рублей, в 2023 году – 212,1 млрд рублей.
Одним из основных направлений нацпроекта «Здравоохранение» является программа модернизации первичного звена здравоохранения, начало реализации которой было отложено до 1 января 2021 г. В итоговый список медицинских изделий для переоснащения клиник по данной программе вошло 121 наименование.
- В пояснительной записке также сообщается, что в 2021–2023 годах финансирование госпрограммы «Развитие здравоохранения» составит 2,5 трлн рублей: в 2021 году – 847,5 млрд рублей, в 2022 году – 844,9 млрд рублей, в 2023 году – 807,2 млрд рублей.
- В 2021 году на финансирование специализированной и включенной в базовую программу ОМС высокотехнологичной медпомощи, оказываемой федеральными клиниками, планировалось направить 119,4 млрд рублей.
- Однако, 14 декабря Владимир Путин поручил Правительству РФ увеличить объем финансирования данного направления, поскольку, ранее глава ФФОМС Елена Чернякова пояснила, что плановых средств недостаточно, так как объем был рассчитан по результатам 2019 года.
Напомним, что в 2019 году многие федеральные центры израсходовали выделенные средства уже к осени. Тогда пациентов вынужденно ставили в список ожидания или направляли в другую медицинскую организацию, или принимали с расчетом получить оплату медпомощи сверх установленных комиссией по разработке терпрограммы лимитов.
Важной составляющей дальнейшего развития системы здравоохранения является утвержденный в конце сентября общенациональный план восстановления экономики.
В заключительной версии, стоимость данного проекта составляет 6,4 трлн руб. и, с точки зрения финансирования, он уже более чем наполовину исполнен. Его реализация подразумевает три этапа: первый этап (июнь-сентябрь 2020 г.
) заключался в недопущении дальнейшего падения доходов населения и распространения рецессии на широкий круг отраслей экономики, а также стабилизации ситуации в наиболее пострадавших отраслях; второй этап (октябрь 2020 г. — июнь 2021 г.
) — обеспечение восстановления роста экономики и недопущение осложнения санитарно-эпидемиологической ситуации, связанной с пандемией коронавируса; третий этап (июль 2021 г. — декабрь 2021 г.) — активный экономический рост (3% ВВП) и устойчивый рост реальных доходов населения выше уровня 2019 г.
С целью повышения устойчивости экономики к санитарно-эпидемиологическим шокам, подразумевается создание системы многоуровневой лабораторной диагностики инфекционных заболеваний, модернизация инфраструктуры поликлиник и больниц, строительство федерального научно-практического центра по инфекционным болезням, организация порядка резервных мощностей, совершенствование системы управления инфекционной службой и изменение подходов к строительству новых медорганизаций. Государство планирует поддерживать резерв лекарственных препаратов и медицинских изделий.
При полном или частичном использовании материалов, ссылка на https://www.meditex.ru/ обязательна.
Что не так с современной системой здравоохранения? Коронавирус раскрыл проблемы ОМС
Пандемия подняла давно назревающий вопрос — так ли эффективна существующая система здравоохранения? Юрий Алтынов, с которым недавно записал интервью Борис Мальцев, опубликовал статью (по стандартам ВАК) по этой теме: «Проблемы финансового обеспечения государственных гарантий бесплатной медицинской помощи в экстремальных условиях». Напомним, что Юрий преподает в Финансовом университете при Правительстве РФ.
В статье проводится сравнение существующей страховой модели финансирования отечественного здравоохранения с ее предшественницей — бюджетной моделью.
Дана оценка готовности действующей системы здравоохранения к экстремальному режиму работы, сформированы предложения по совершенствованию обеспечения государственных гарантий бесплатной медицинской помощи.
Мы приводим только основные тезисы из материала, если хотите прочитать статью полностью можете скачать ее здесь.
Две модели финансирования
В прошлом в нашей стране действовала бюджетная модель финансирования системы здравоохранения. При такой системе главенствующую роль играет государство, а источниками финансирования медицинской помощи населению являются нецелевые доходы бюджета — прежде всего налоги.
Сейчас в России работает модель страхового финансирования: фактически это сочетание рынка медицинских услуг с системой государственных гарантий бесплатной медицинской помощи.
Работодатели уплачивают за сотрудников страховые взносы, частью которых являются взносы в ФОМС, аналогичные взносы уплачивают самостоятельно индивидуальные предприниматели.
Организация бесплатной медицинской помощи осуществляется через территориальные программы государственных гарантий, частью которых является базовая программа ОМС.
Проблемы современной системы здравоохранения
Можно выделить 4 ключевых проблемы действующей в России системы:
- Бюджетное финансирование занимает значительную долю в общей структуре финансирования. В 2020 году в крупных российских городах (миллионниках) распределение финансирования выглядело так: порядка 75-79% финансирование за счет ОМС, 21-25% за счет бюджета субъекта РФ.
- Базовая программа страхования охватывает не все медицинские услуги. Лечение многих социально-значимых заболеваний финансируется путем субсидирования медицинских учреждений.
- Инвестиции в здравоохранение и его развитие производит государство в рамках целевого финансирования. При этом существуют ограничения по осуществлению расходов. К примеру, в тариф ОМС заложены расходы на приобретение основных средств стоимостью не более 100 000 руб. за единицу.
- Основную часть медицинских услуг в системе ОМС оказывают государственные учреждения здравоохранения. Это означает, что оказание медицинской помощи ложится в основном на бюджетный сектор экономики.
Внезапное появление и масштабное распространение коронавирусной инфекции повлияло на весь мир. Даже такие страны как Германия, Италия, Франция и США, которые считаются обладателями эффективных национальных систем здравоохранения, не смогли остановить развитие коронавируса. Аномальная нагрузка на систему здравоохранения сразу выявила ее слабые места:
- неоперативное реагирование системы здравоохранения на ЧС;
- отсутствие единых подходов к обеспечению эпидемнадзора;
- затрудненный обмен медицинским опытом;
- отсутствие достаточных кадровых резервов;
- неготовность фармотрасли к увеличению производственной нагрузки.
При этом медицинские учреждения столкнулись с тем, что пришлось экстренно пересматривать и перестраивать процессы оказания медпомощи, что повлияло в конечном итоге и на финансирование:
- сократились обращения в поликлиники в плановых и профилактических целях;
- стационарная помощь была экстренно переориентирована в первую очередь на лечение инфекционных заболеваний, анестезиологию и реанимацию;
- отдельным медучреждениям пришлось прекратить работу в связи с карантином;
- больницы вынуждены перепрофилировать коечный фонд под лечение больных коронавирусом.
Экстремальные условия, вызванные пандемией, негативно отразились на финансовой стабильности медицинских учреждений. При этом механизмы компенсации финансовых потерь при экономической нестабильности не предусмотрены.
Справедливости ради — с подобными проблемами столкнулась не только Россия, а большинство государств. Это показало, что пора начать относится к здравоохранению, как к стратегически значимой отрасли, а не как к сфере услуг.
Возврат к прежней системе финансирования
По результатам исследований в пользу действующей финансовой модели ОМС приводятся несколько весомых доводов:
- финансирование происходит за счет целевых взносов, а значит текущие приоритеты государства распределения бюджета не влияют на стабильность финансирования;
- финансовое обеспечение по регионам страны выровнено;
- независимый выбор поставщика медицинских услуг способствует здоровой конкуренции на рынке;
- возможность «миграции» пациентов между регионами (оказание помощи застрахованному лицу за пределами региона постоянного проживания).
Однако, в современной России далеко не каждый из этих элементов реально работает. Например, может ли идти речь о добросовестной конкуренции? Автор приводит в таблице сравнение двух подходов к финансированию здравоохранения с отражением основных критериев:
Как видно у бюджетной модели финансирования немало преимуществ, Может стоит вернуться к ней? Впрочем и страховая система может работать эффективно. Сейчас в процессе реформы здравоохранения активно внедряется пациентоориентированный подход, проекты вроде «Бережливой поликлиники» и т.д, но прежде всего необходима модернизация ключевых элементов финансовой модели ОМС:
- Повышение прозрачности тарифной политики: определение тарифов ОМС следует производить на основе обоснованных нормативных затрат на единицу медицинской услуги и размещать открыто в сети Интернет в едином информационном ресурсе;
- Разделение финансовых рисков: сверхнормативные затраты на медицинскую помощь должны покрываться в полном объеме за счет перечисляемой из территориальных фондов ОМС (ТФОМС) субсидии. Финансирование дефицита ТФОМС необходимо включить в расходные обязательства РФ или Фонда национального благосостояния и региональных бюджетов в пропорции 50/50.
- Автоматизация операционных процессов в отрасли: необходимы единые классификаторы медицинских услуг с указанием платности, бесплатности или частичной платности. Это позволит не только исключить конфликтные ситуации и споры по предоставлению услуг на платной основе, но и даст возможность застрахованным гражданам ознакомиться с доступной информацией по ОМС, чего сейчас, к сожалению не наблюдается.
Требуется повсеместное внедрение программ электронного документооборота, автоматизация отрасли в целом.
Порядка 70% медицинской документации, которая ведется сейчас в бумажном виде, можно перевести в электронный. В том числе карты пациентов, направления на диагностику, рецепты и т.д.
Позитивным примером может служить проект единой медицинской информационной системы города Москвы (ЕМИАС). Эффективность ее внедрения говорит о том, что у веб-технологий в медицине и здравоохранении большое будущее.
Как раз в сфере автоматизация операционных процессов при управлении медицинской отраслью и связана работа автора в плане развития ЭС РАМЗЭС 2.0, что позитивным образом сказывается на работе региональных министерств и департаментов здравоохранения, проекты которых ведет Юрий Алтынов.
К примеру, один из последних — внедрение ОИР (отраслевого информационного ресурса) в Департаменте здравоохранения ЯНАО.
Также у нас есть многолетние проекты с Министерством здравоохранения Московской области и Минздравом Сахалина, по которым мы активно продолжаем работать.
Нам хотелось бы услышать ваше мнение — как вы относитесь к современной модели финансирования здравоохранения в России? Считаете ли ее полностью работающей или она требует пересмотра, а может быть «раньше было лучше»? Поделись с нами в х. И, конечно, задавайте вопросы — мы всегда рады на них ответить.
Реформа ОМС – что в 2021 году изменилось после принятия изменений в Федеральный закон?
Конституция Российской Федерации в статье 41 гарантирует оказание в учреждениях государственной и муниципальной систем здравоохранения бесплатной медицинской помощи, в том числе, за счет средств страховых взносов. Правоотношения, предметом которых являются права и обязанности сторон в связи с оказанием указанной медицинской помощи, регламентируются федеральным законом от 29.11.2010 № 326-ФЗ «Об обязательном медицинском страховании в Российской Федерации» (далее – ФЗ «Об ОМС»). Под данным видом обязательного социального страхования нормативный акт понимает систему создаваемых государством правовых, экономических и организационных мер, направленных на обеспечение при наступлении страхового случая (заболевание или иное состояние здоровья застрахованного лица) гарантий бесплатного оказания застрахованному лицу медицинской помощи.
Положения Конституции уточняются в статье 19 Федерального закона от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» где указывается, что каждый имеет право на медицинскую помощь в гарантированном объеме, оказываемую без взимания платы в соответствии с программой государственных гарантий бесплатного оказания гражданам медицинской помощи.
Программа государственных гарантий бесплатного оказания гражданам медицинской помощи утверждается сроком на три года (на очередной финансовый год и на плановый период) Правительством Российской Федерации и устанавливает перечень видов, форм и условий бесплатной медицинской помощи, перечень заболеваний и состояний, оказание медицинской помощи при которых осуществляется бесплатно, категории граждан, для которых оказание медицинской помощи осуществляется бесплатно.
В рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи устанавливается базовая программа обязательного медицинского страхования (далее – ОМС), которая определяет права застрахованных лиц на бесплатное оказание им за счет средств ОМС медицинской помощи на всей территории Российской Федерации. Территориальная программа ОМС определяет права застрахованных лиц на бесплатное оказание им медицинской помощи на территории субъекта Российской Федерации.
Эффективность системы обязательного медицинского страхования, между тем, ставится под сомнение не только плательщиками взносов и пациентами, но и врачами, а также экспертами, включая аудиторов Счетной палаты.
Так, еще в 2017 году Счетная палата выявила, что в листе ожидания находились пациенты, для которых наличествовала возможность оказания медицинской помощи ранее, планируемые объемы на год были не выполнены, в том числе, федеральными медучреждениями. Например, Военно-медицинская академия им. Кирова в 2016 г.
получила объемы на 3 трансплантации, из которых была осуществлена только одна. При этом, объемы высокотехнологичной медицинской помощи, оказываемой на платной основе, росли кратно.
Приказ Минздрава России от 08.06.2016 N 358
"Об утверждении методических рекомендаций по развитию сети медицинских организаций государственной системы здравоохранения и муниципальной системы здравоохранения"
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
ПРИКАЗ
от 8 июня 2016 г. N 358
- ОБ УТВЕРЖДЕНИИ МЕТОДИЧЕСКИХ РЕКОМЕНДАЦИЙ
- ПО РАЗВИТИЮ СЕТИ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ ГОСУДАРСТВЕННОЙ
- СИСТЕМЫ ЗДРАВООХРАНЕНИЯ И МУНИЦИПАЛЬНОЙ
- СИСТЕМЫ ЗДРАВООХРАНЕНИЯ
Приказываю:
Утвердить прилагаемые методические рекомендации по развитию сети медицинских организаций государственной системы здравоохранения и муниципальной системы здравоохранения.
Врио Министра
Н.А.ХОРОВА
- Утверждены
- приказом Министерства здравоохранения
- Российской Федерации
- от 8 июня 2016 г. N 358
- МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ
- ПО РАЗВИТИЮ СЕТИ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ ГОСУДАРСТВЕННОЙ
- СИСТЕМЫ ЗДРАВООХРАНЕНИЯ И МУНИЦИПАЛЬНОЙ
- СИСТЕМЫ ЗДРАВООХРАНЕНИЯ
Настоящие методические рекомендации по развитию сети медицинских организаций государственной системы здравоохранения и муниципальной системы здравоохранения и их структурных подразделений (далее — методические рекомендации) разработаны на основании приказа Министерства здравоохранения Российской Федерации от 27 февраля 2016 г. N 132н «О Требованиях к размещению медицинских организаций государственной системы здравоохранения и муниципальной системы здравоохранения исходя из потребностей населения» в рамках исполнения поручения Правительства Российской Федерации от 1 марта 2016 г. N ДК-П12-1123.
- Методические рекомендации предназначены для перспективного планирования развития сети медицинских организаций и расчета нормативной потребности в объектах здравоохранения на основе сложившейся региональной инфраструктуры здравоохранения, учитывающей допустимый уровень обеспеченности объектами здравоохранения и являющейся основой для принятия нормативных правовых актов субъектов Российской Федерации.
- Определение потребности в объектах системы здравоохранения и планирование сети медицинских организаций целесообразно проводить в рамках разработки текущих и стратегических планов развития здравоохранения в субъектах Российской Федерации.
- При построении перспективной сети медицинских организаций необходимо учитывать следующие факторы:
- специфику субъекта Российской Федерации (климатические и географические особенности, уровень транспортной доступности медицинских организаций, уровень развития транспортных путей постоянного действия, плотность населения);
- обеспечение доступности медицинской помощи для городского и сельского населения;
- обоснование потребности населения во всех видах медицинской помощи и финансовых нормативов в рамках территориальных программ государственных гарантий бесплатного оказания медицинской помощи в соответствии с особенностями демографического состава, уровнем и структурой заболеваемости;
- обеспечение соответствия мощности медицинской организации субъекта Российской Федерации планируемым объемам медицинской помощи.
- Расчет средних нормативов объема медицинской помощи, финансовых затрат на единицу объема медицинской помощи, средних подушевых нормативов финансирования осуществляется на основе Программы государственных гарантий бесплатного оказания гражданам медицинской помощи и в соответствии с разъяснениями по вопросам формирования и экономического обоснования территориальных программ государственных гарантий бесплатного оказания гражданам медицинской помощи .
- ———————————
Постановление Правительства Российской Федерации от 19 декабря 2015 г. N 1382 «О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2016 год» (Собрание законодательства Российской Федерации, 2015, N 52, ст. 7607).
Письмо Министерства здравоохранения Российской Федерации от 21 декабря 2015 г. N 11-9/10/2-7796 «О формировании и экономическом обосновании территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи на 2016 год».
- Планированию сети медицинских организаций предшествует анализ:
- медико-демографической ситуации;
- уровня и структуры заболеваемости населения;
- деятельности медицинских организаций;
- климатогеографических параметров;
- дорожно-транспортной инфраструктуры;
- сформировавшейся градостроительной структуры и перспективных систем расселения.
- Для оценки использования имеющихся ресурсов здравоохранения и оптимальной эксплуатации объектов здравоохранения необходимо провести анализ следующих плановых и фактических показателей по каждой медицинской организации в динамике за 3 — 5 лет:
- объемов первичной медико-санитарной помощи, оказываемой в амбулаторных условиях, в том числе в неотложной форме, и в условиях дневного стационара;
- объемов специализированной медицинской помощи, оказываемой в стационарных условиях и в условиях дневного стационара;
- объемов скорой, в том числе скорой специализированной, медицинской помощи;
- объемов паллиативной медицинской помощи;
- обеспеченности врачебными кадрами , койками дневных стационаров, больничными койкам , .
- ———————————
Приказ Министерства здравоохранения Российской Федерации от 26 июня 2014 г. N 322 «О методике расчета потребности во врачебных кадрах».
Для медицинских организаций, оказывающих медицинскую помощь в стационарных условиях, число коек определяется исходя из объемов, установленных в территориальных программах государственных гарантий бесплатного оказания гражданам медицинской помощи, с учетом их уровня и профилей оказываемой медицинской помощи.
Приказ Министерства здравоохранения и социального развития Российской Федерации от 17 мая 2012 г.
N 555н «Об утверждении номенклатуры коечного фонда по профилям медицинской помощи» (зарегистрирован Министерством юстиции Российской Федерации 4 июня 2012 г.
, регистрационный N 24440) с изменениями, внесенными приказом Министерства здравоохранения Российской Федерации от 16 декабря 2014 г. N 843н (зарегистрирован Министерством юстиции Российской Федерации 14 января 2016 г., регистрационный N 35536).
Кроме того, для оценки деятельности отдельных видов медицинских организаций необходимо проводить сравнение рекомендуемой и фактической численности обслуживаемого ими населения с учетом его плотности и территориальной доступности до медицинской организации.
На основании комплексной оценки медицинской организации органом государственной власти субъекта Российской Федерации в сфере охраны здоровья принимается обоснованное решение о ее дальнейшем развитии.
- По результатам анализа формируются основные требования к планированию сети медицинских организаций на основе распределения медицинских организаций по уровням.
- В целях соблюдения этапов оказания медицинской помощи, планирования рационального размещения медицинских организаций в зависимости от административно-территориальной принадлежности и вида медицинской помощи, а также определения дифференцированных нормативов объема медицинской помощи в рамках территориальных программ государственных гарантий бесплатного оказания гражданам медицинской помощи медицинские организации (за исключением медицинских организаций, оказывающих медицинскую помощь по профилю «акушерство-гинекология») распределяются по трем уровням.
- ———————————
Оказание медицинской помощи по профилю «акушерство-гинекология» осуществляется в медицинских организациях, отнесенных к соответствующим группам согласно приказу Министерства здравоохранения Российской Федерации от 1 ноября 2012 г.
N 572н (зарегистрирован Министерством юстиции Российской Федерации 2 апреля 2013 г., регистрационный N 27960) с изменениями, внесенными приказами Министерства здравоохранения Российской Федерации от 17 января 2014 г.
N 25н (зарегистрирован Министерством юстиции Российской Федерации 19 марта 2014 г., регистрационный N 31644), от 11 июня 2015 г. N 333н (зарегистрирован Министерством юстиции Российской Федерации 10 июля 2015 г., регистрационный N 37983), от 12 января 2016 г.
N 5н (зарегистрирован Министерством юстиции Российской Федерации 10 февраля 2016 г., регистрационный N 41053).
- Медицинские организации первого уровня — это медицинские организации, оказывающие населению муниципального образования, на территории которого расположены:
- первичную медико-санитарную помощь;
- и (или) паллиативную медицинскую помощь;
- и (или) скорую, в том числе скорую специализированную, медицинскую помощь;
- и (или) специализированную (за исключением высокотехнологичной) медицинскую помощь, как правило, терапевтического, хирургического и педиатрического профилей.
- Медицинские организации второго уровня — это медицинские организации, имеющие в своей структуре отделения и (или) центры, оказывающие преимущественно специализированную (за исключением высокотехнологичной) медицинскую помощь населению нескольких муниципальных образований по расширенному перечню профилей медицинской помощи, и (или) диспансеры (противотуберкулезные, психоневрологические, наркологические и иные).
- Медицинские организации третьего уровня — это медицинские организации, имеющие в своей структуре подразделения, оказывающие высокотехнологичную медицинскую помощь.
- При расчете потребности в оказании медицинской помощи рекомендуется учитывать инфраструктуру здравоохранения и зону обслуживания медицинских организаций, расположенных в граничащих субъектах Российской Федерации, с возможностью планирования объемов медицинской помощи в рамках межтерриториального взаимодействия.
- Для определения потребности в мощностях медицинских организаций, оказывающих медицинскую помощь в амбулаторных условиях, в условиях дневного стационара и в стационарных условиях, необходимо проводить расчеты по потребности в специалистах с высшим медицинским образованием в разрезе врачебных специальностей на основе функции врачебной должности и коечного фонда по каждому профилю медицинской помощи.
- ———————————
Приказ Министерства здравоохранения Российской Федерации от 26 июня 2014 г. N 322 «О методике расчета потребности во врачебных кадрах».
Годовая функция врачебной должности определяется путем умножения нагрузки врача на 1 час приема в поликлинике и обслуживания на дому на число часов по приему и обслуживанию на дому и на число рабочих дней в году.
Потребность в коечном фонде (К) медицинских организаций, оказывающих медицинскую помощь в стационарных условиях, рассчитывается следующим образом:
,
- где:
- Nк/д — число койко-дней на 1 000 жителей (утвержденный норматив по территориальной программе государственных гарантий бесплатного оказания гражданам медицинской помощи равен произведению уровня госпитализации на 1 000 жителей на средние сроки лечения 1-го больного в стационаре);
- Н — численность населения;
- Д — среднегодовая занятость койки.
- С помощью данной методики определяется абсолютное количество коек, необходимое для реализации территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи в целом по медицинской организации, а также по профильным отделениям.
- При расчетных показателях коечного фонда, не позволяющих в части нормативного обеспечения штатными единицами медицинского персонала выделять профили медицинской помощи в структурную единицу — отделение, допускается агрегирование коечного фонда в укрупненные профили медицинской помощи.
- Определение фактической среднегодовой занятости койки (Д) рассчитывается следующим образом:
Д = 365 дней в году — tr — (to x F),
где:
tr — среднее время простоя койки на ремонт (примерно 10 — 15 дней в году), для расчета этого показателя необходимо общее число койко-дней закрытия на ремонт разделить на среднегодовое число развернутых коек;
to — простой койки в связи с оборотом койки, то есть время, необходимое на санацию койки после выписки и приема больного, и время ожидания госпитализации (1,0 для всех профилей, кроме: туберкулезных — 3; для беременных и рожениц — 2,5 — 3; инфекционных — 3; гинекологических — 0,5 и т.п.);
F — плановый оборот койки (число пролеченных больных на одной койке за год).
Определение планового оборота койки (F) рассчитывается следующим образом:
,
- где:
- T — средние сроки лечения.
- Пример: расчет необходимого числа коек терапевтического профиля.
- T = 10,1 дня; Н = 1 000 000 человек; tr = 10,0 дня; to = 1,0 дня, Nк/д = 205,0 койко-дня на 1 000 жителей.
- Д = 365 — 10 — (1 x 32) = 323 дня.
- коек терапевтического профиля
- Итого: для населенного пункта с численностью населения 1 000 000 человек при средней длительности лечения пациента на койке, равного 10,1 дня, необходимо 635 коек терапевтического профиля.
- В целях обеспечения эффективности использования средств, а также исключения дополнительных затрат на строительство объектов здравоохранения субъектам Российской Федерации рекомендуется использовать имеющиеся нежилые объекты недвижимого имущества, предварительно приспособленные для размещения в них медицинских организаций.
- При проведении организационно-управленческих мероприятий рекомендуется предусмотреть возможность перераспределения имеющихся кадровых и материально-технических ресурсов внутри структурных подразделений медицинской организации.
Программа госгарантий медпомощи на 2021 год — кусочек социального счастья при проблемах со здоровьем, подкрепленный финансами?
- Каждый год в конце декабря Правительство РФ утверждает программу государственных гарантий бесплатного оказания гражданам медицинской помощи на текущий и два последующих года – документ, в котором устанавливаются виды и формы медицинской помощи и условия ее предоставления без взимания оплаты с граждан.
- Постановлением Правительства РФ 28 декабря 2020 года №2299 утверждена Программа государственных гарантий бесплатного оказания гражданам медицинской помощи на 2021 год и на плановый период 2022 и 2023 годов.
- В документе 250 страниц.
- Выделю его основные моменты для медицинских и страховых организаций, граждан, медицинских работников.
- Для медицинских и страховых организаций
Финансовое обеспечение страховых и медицинских организаций продолжает осуществляться без учета предоставления объемов медицинской помощи застрахованным лицам в размере 1/12 годового финансирования
Финансовое обеспечение страховых и медицинских организаций продолжает осуществляться без учета предоставления объемов медицинской помощи застрахованным лицам в размере 1/12 годового финансирования
- Финансовое обеспечение страховых и медицинских организаций продолжает осуществляться без учета предоставления объемов медицинской помощи застрахованным лицам в размере 1/12 годового финансирования.
- При этом стоимость утвержденной территориальной программы ОМС не может превышать размер бюджетных ассигнований на ее реализацию, установленный региональным законом о бюджете терфонда.
- Для медицинских работников
Приоритетный порядок индексации заработной платы медицинских работников, оказывающих первичную медико-санитарную помощь и скорую медицинскую помощь
Приоритетный порядок индексации заработной платы медицинских работников, оказывающих первичную медико-санитарную помощь и скорую медицинскую помощь
Индексация заработной платы осуществляется с учетом фактически сложившегося уровня отношения средней заработной платы медицинских работников к среднемесячной начисленной заработной плате работников в региональных организациях.
Остаются стимулирующие денежные выплаты:
врачам-терапевтам участковым, врачам-педиатрам участковым, врачам общей практики (семейным врачам), медицинским сестрам участковых врачей-терапевтов, врачей-педиатров участковых и медицинским сестрам врачей общей практики (семейных врачей) за оказанную медицинскую помощь в амбулаторных условиях;медицинским работникам фельдшерских и фельдшерско-акушерских пунктов (заведующим фельдшерско-акушерскими пунктами, фельдшерам, акушерам, медицинским сестрам, в том числе медицинским сестрам патронажным) за оказанную медицинскую помощь в амбулаторных условиях;врачам, фельдшерам и медицинским сестрам медицинских организаций и подразделений скорой медицинской помощи за оказанную скорую медицинскую помощь вне медицинской организации;врачам-специалистам за оказанную медицинскую помощь в амбулаторных условиях.
Для пациентов
В 2021 годуо остаются прежними сроки ожидания плановой медицинской помощи
В 2021 годуо остаются прежними сроки ожидания плановой медицинской помощи
Остаются прежними сроки ожидания плановой медицинской помощи:
- сроки ожидания приема врачами-терапевтамиучастковыми, врачами общей практики (семейными врачами), врачами-педиатрами участковыми не должны превышать 24 часа с момента обращения пациента в медицинскую организацию;
- сроки ожидания оказания первичной медико-санитарной помощи в неотложной форме не должны превышать 2 часа с момента обращения пациента в медицинскую организацию;
- сроки проведения консультаций врачей-специалистов (за исключением подозрения на онкологическое заболевание) не должны превышать14 рабочих дней со дня обращения пациента в медицинскую организацию;
- сроки проведения консультаций врачей-специалистов в случае подозрения на онкологическое заболевание не должны превышать 3 рабочих дней;
- сроки проведения диагностических инструментальных (рентгенографические исследования, включая маммографию, функциональная диагностика, ультразвуковые исследования) и лабораторных исследований при оказании первичной медико-санитарной помощи не должны превышать 14 рабочих дней со дня назначения исследований (за исключением исследований при подозрении на онкологическое заболевание);
- сроки проведения компьютерной томографии (включая однофотонную эмиссионную компьютерную томографию), магнитно — резонансной томографии и ангиографии при оказании первичной медикосанитарной помощи (за исключением исследований при подозрении на онкологическое заболевание) не должны превышать 14 рабочих дней со дня назначения;
- сроки проведения диагностических инструментальных и лабораторных исследований в случае подозрения на онкологические заболевания не должны превышать 7 рабочих дней со дня назначения исследований;
- срок установления диспансерного наблюдения врача-онколога за пациентом с выявленным онкологическим заболеванием не должен превышать 3 рабочих дней с момента постановки диагноза онкологического заболевания;
- сроки ожидания оказания специализированной (за исключением высокотехнологичной) медицинской помощи, в том числе для лиц, находящихся в стационарных организациях социального обслуживания, не должны превышать 14 рабочих дней со дня выдачи лечащим врачом направления на госпитализацию, а для пациентов с онкологическими заболеваниями — 7 рабочих дней с момента гистологической верификации опухоли или с момента установления предварительного диагноза заболевания (состояния);
- время доезда до пациента бригад скорой медицинской помощи при оказании скорой медицинской помощи в экстренной форме не должно превышать 20 минут с момента ее вызова, при этом время доезда бригад скорой медицинской помощи может быть обосновано скорректировано с учетом транспортной доступности, плотности населения, а также климатических и географических особенностей регионов.
- На основе постановления 28 декабря 2020 года №2299 в регионах формируются Территориальные программы госгарантий, параметры которых не могут быть ниже (хуже) чем в этом постановлении.
- Из данного документа (постановления 28 декабря 2020 года №2299 ) следует, что всем субъектам, участвующим в реализации Программ госгарантий (медицинским и страховым организациям, гражданам, медицинским работникам) со стороны государства предоставляется определенный кусочек социального счастья в виде установленных прав и обязанностей при проблемах со здоровьем, подкрепленный наличием финансирования за счет федерального, регионального бюджетов и бюджета ОМС.
- А что вы думаете по этому поводу?
- Подписывайтесь на канал медицинского юриста!
- Буду признателен за оценку статьи «пальцем вверх».
Пишите комментарии, задавайте вопросы. Отвечу, непременно.
Публикации медицинского юриста Алексея Панова
Публикации медицинского юриста Алексея Панова
Тарифная стоимость медицинской услуги в ОМС меньше ее себестоимости. Откуда брать разницу?
Федеральные медицинские центры останутся под воздействием штрафных санкций, но есть особенности
Федеральный фонд ОМС примет на работу 127 человек. Для чего?
Федеральные учреждения здравоохранения выйдут из-под контроля страховых компаний. Что изменится для врачей и пациентов?
Государство намерено взять ответственность за качество медицинской помощи! Хватит ли сил и компетенции?
Голикова ждет предложений от Минздрава и Фонда ОМС по изменению подходов к объёму, срокам и качеству медпомощи
© Алексей Панов, 2021